心臓血管外科CARDIOVASCULAR
創設30年
約3800例を超える手術数
当院の心臓血管外科は1991年8月に野原秀公先生により開設され、以降、現在までに約3800例(2021年6月まで)の手術が行われております。中信地区でも歴史のある心臓血管外科施設であり、経験豊富なスタッフが日々、診療にあたっております。
現在、循環器内科を含め患者様に係わる多職種のスタッフと連携をとり、1つのハートチームとして、冠動脈バイパス術、弁膜症手術、大動脈手術、末梢動脈疾患、下肢静脈瘤などを中心に予定、緊急問わず治療を行っています。
当院の特徴といたしまして、患者様の早期社会復帰を目標に低侵襲の手術と回復強化プログラムによる術後管理を取り入れていることです。


治療内容
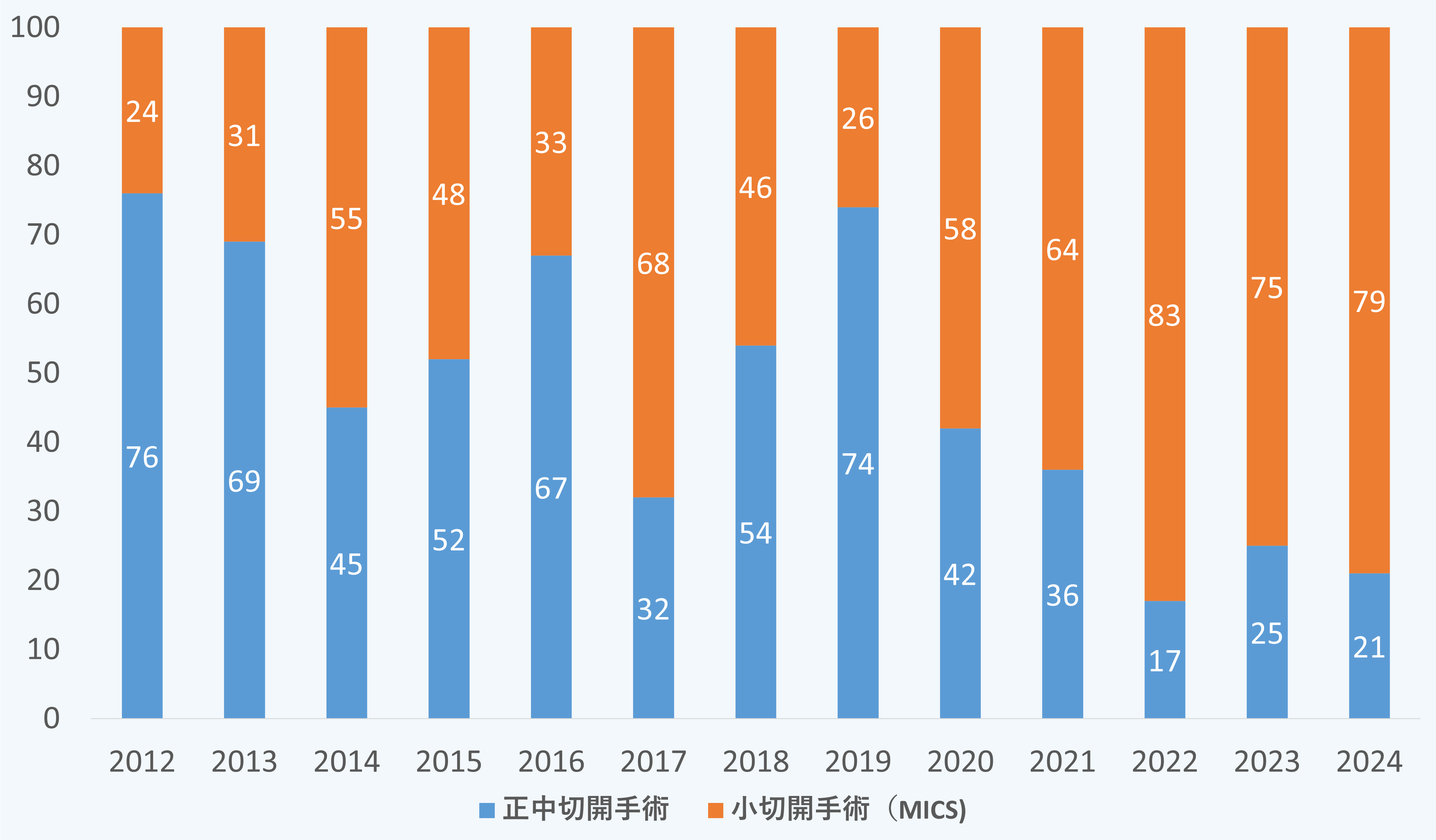
小切開手術(MICS)
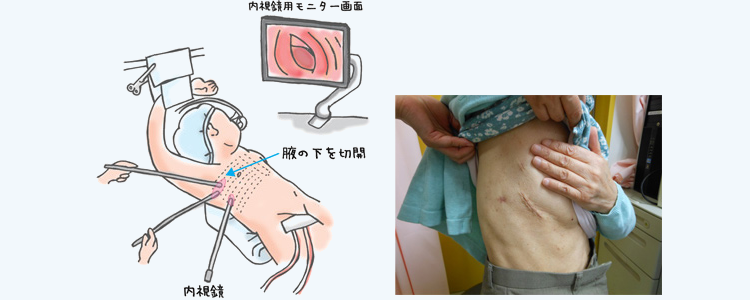
中でも当院の特徴であります、小さな傷で行う心臓手術(MICS)は現在では第一選択として、半分以上の患者さんに適応させていただき、術後の社会復帰が早く、美容的に傷が目立たないため大変満足していただいております。お元気な方は術後5日で退院としています。
診療部長の青木雅一医師は2024年に低侵襲心臓手術(MICS)指導医に認定されました。この指導医は、学会が安全に低侵襲心臓手術(MICS)を指導できる外科医として認定する資格です。日本国内では、2025年2月時点わずか29名程度しか指導医が存在しません。
僧帽弁形成術の割合
僧帽弁手術はリウマチや石灰化、再手術といった症例以外はほぼ100%、自分の弁を残した弁形成術を行っています。
複雑な症例に対しては自己心膜を処理して使用します。
内視鏡での形成術の一例
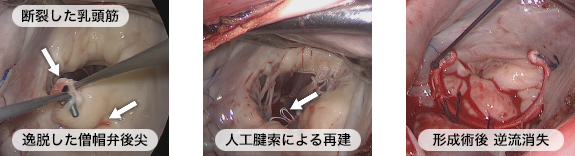
自己心膜パッチによる自己弁形成術
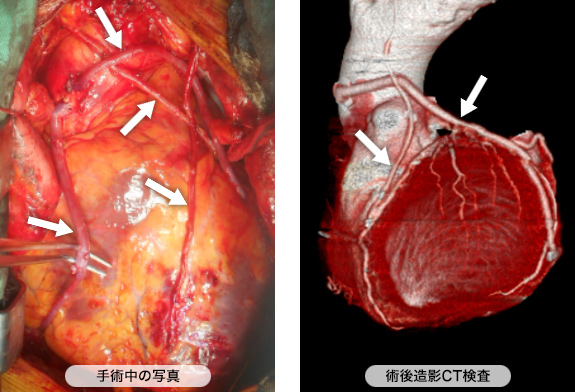
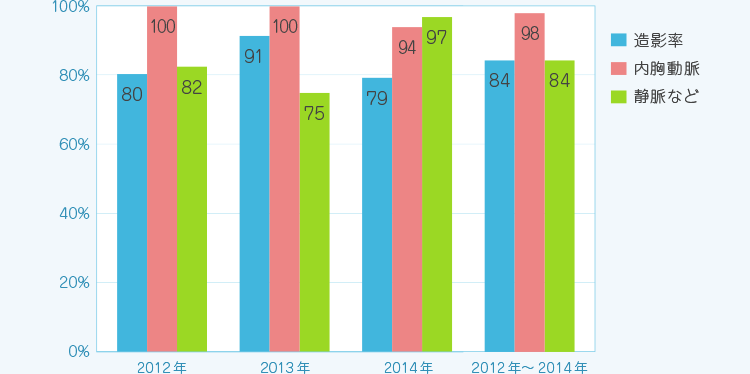
冠動脈バイパスグラフトの開存率
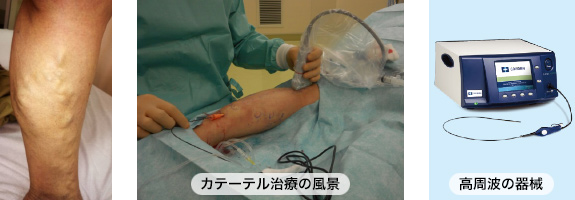
下肢静脈瘤に対するカテーテル治療
カテーテルによる高周波アブレーション治療
手術時間は約30分。局所麻酔で患者様のご希望に合わせて日帰り、もしくは1泊入院で行っています。
手術内容について
- TAVI-大動脈弁狭窄症に対するカテーテル治療
- 治療内容に関するパンフレット一覧
- 狭心症に対する手術(冠動脈バイパス術)
- 不整脈に対する手術(MAZE手術・左心耳切除術)
- 下肢静脈瘤に対する手術(グルー治療、ラジオ派焼灼術、不全穿通枝切離術)
- 閉塞性動脈硬化症に対する手術(カテーテル治療、バイパス術)
- MICS(人工心肺を使わない、胸骨を切開しない低侵襲心臓手術)
- 心臓弁膜症に対する手術(弁形成・人工弁置換術)
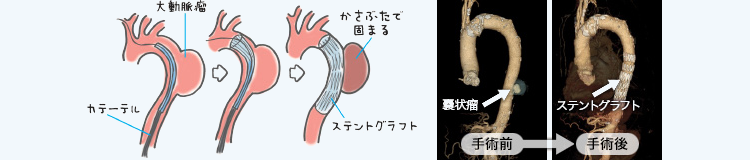
- 大動脈瘤に対する手術(ステントグラフト治療、低侵襲人工血管置換術)
-
再生リストを見る
心臓血管外科 YouTube
松本協立病院 公式YouTubeで公開されている心臓血管外科の再生リストです。手術の解説動画など専門的な内容を公開しています。
実績
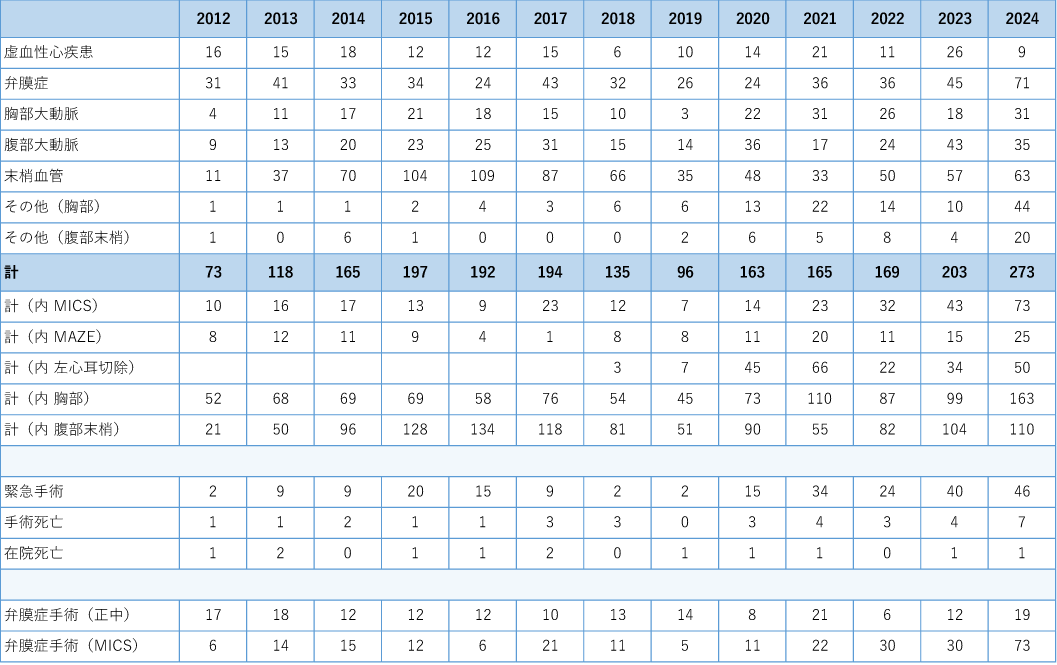
2024年(1月-12月)の総括
2024年は新たな治療として3月からカテーテルによる弁置換手術(TAVI)が開始となり21例の手術を行いました。全体として手術件数は70例ほど増加し273例の手術(胸部163例、腹部以下110例)が行われました。なかでも心房細動に対する胸腔鏡下の左心耳閉鎖術のご紹介が増加し、低侵襲心臓手術(MICS)は73例となりました。
スタッフにつきましては中須昭雄医師がクリニック開業に伴い退職いしましたが、代わりに新東京病院から竹林聡医師が着任して、現在4人体制で診療に当たっています。緊急手術につきましても積極的に受け入れを行い46例(大血管19例、心臓5例、末梢血管15例、その他7例)行いました。
予定手術では残念ながら2名がお亡くなりになりました。狭心症の術後6日目に心不全でお亡くなりになった方が1名、胸部大動脈瘤の術後40日目に脳梗塞を発症して、入院中にお亡くなりになった方が1名いました。緊急手術では6名(急性大動脈解離2名、大動脈瘤破裂3名、上腸間膜動脈急性閉塞1名)の方が30日以内にお亡くなりになりました。
2024年4月にMICS指導医(2025年2月の時点で全国で29名のみ)として認定され、全国8か所の施設(新東京病院、新久喜病院、さいたま赤十字病院、災害医療センター、菊名記念病院、岐阜ハートセンター、三重ハートセンター、松波総合病院)で、計53症例のMICS指導を行いました。また、内視鏡下左心耳閉鎖術の研修施設として12施設から20名の方が研修に来られました。
学術面では17演題の発表を行い、論文は1つ掲載されました。
2024年4月から医師の働き方改革が導入され、外科医も残業時間が制限されることとなり、当院のような地方の中核病院では深刻な医師不足が続いており、仕事量が減るわけでもなく、誰かが代わりに患者さんを見てくれるわけでもなく、命を預かる職種として現在も寝る間も惜しんで診療にあたることもしばしばあります。そんな状況を踏まえて、当院では医師でなくても可能な仕事は多職種に分担するというタスクシェアを進めていくこととなり、これまで外科医が行っていたような特定の医療行為が可能である特定行為研修終了看護師や臨床工学士、薬剤師、医療事務の育成を行い、医師の業務負担を目指して、手術件数を制限せずに一人でも多くの患者様の要望に応えられるよう、より一層努力をしていきたいと思います。
文責:心臓血管外科診療部長 青木 雅一 2025年4月8日
手術実績
手術費用
心臓手術、血管手術を受けられた場合のご入院費(自己負担額)概算額について
当院で実施する心臓および血管手術は、ご加入されている保険(国民健康保険、後期高齢者医療、組合保険、全国協会健保、共済組合保険等)が 適用されます。心臓および血管手術における費用は、所得や利用される諸制度によりますが、下記の自己負担概算額程度になります。
心臓手術および血管手術の医療費自己負担概算額
| 手術名 | 70歳以上(75歳以上)の方 | 利用可能な 制度 |
平均的な 入院日数 |
|||||
|---|---|---|---|---|---|---|---|---|
| 3割負担(現役並み所得者) | 2割負担(1割負担) | |||||||
| 現役Ⅲ※1 | 現役Ⅱ※2※4 | 現役Ⅰ※3※4 | 一般 | 低所得Ⅱ※4 | 低所得Ⅰ※4 | |||
| 弁置換術・弁形成術 | 300,000 | 200,000 | 120,000 | 57,600 | 24,600 | 15,000 | (※5) | 15~21 |
| 冠動脈バイパス術 | 300,000 | 200,000 | 120,000 | 57,600 | 24,600 | 15,000 | (※5) | 15~21 |
| 胸部大動脈手術 | 300,000 | 220,000 | 120,000 | 57,600 | 24,600 | 15,000 | (※5) | 15~21 |
| 腹部大動脈手術 | 300,000 | 200,000 | 100,000 | 57,600 | 24,600 | 15,000 | 15~21 | |
| 末梢血管手術 | 300,000 | 200,000 | 100,000 | 57,600 | 24,600 | 15,000 | 15~21 | |
| ステントグラフト内挿術 | 300,000 | 200,000 | 120,000 | 57,600 | 24,600 | 15,000 | 5~8 | |
| 下肢静脈瘤手術 | 63,000 | 63,000 | 63,000 | 42,000(21,000) | 21,000 | 15,000 | 1~2 | |
| 手術名 | 70歳未満の方(3割負担) | 利用可能な 制度 |
平均的な 入院日数 |
|||||
|---|---|---|---|---|---|---|---|---|
| 限度額適用 認定証なし |
限度額適用認定証あり※4 | |||||||
| ア※1 | イ※2 | ウ※3 | エ | オ | ||||
| 弁置換術・弁形成術 | 1,200,000 | 300,000 | 200,000 | 120,000 | 57,600 | 35,400 | (※5※6) | 15~21 |
| 冠動脈バイパス術 | 1,100,000 | 300,000 | 200,000 | 120,000 | 57,600 | 35,400 | (※5) | 15~21 |
| 胸部大動脈手術 | 1,700,000 | 300,000 | 220,000 | 120,000 | 57,600 | 35,400 | (※5) | 15~21 |
| 腹部大動脈手術 | 700,000 | 300,000 | 200,000 | 100,000 | 57,600 | 35,400 | 15~21 | |
| 末梢血管手術 | 400,000 | 300,000 | 200,000 | 100,000 | 57,600 | 35,400 | 15~21 | |
| ステントグラフト内挿術 | 1,200,000 | 300,000 | 200,000 | 120,000 | 57,600 | 35,400 | 5~8 | |
| 下肢静脈瘤手術 | 63,000 | 63,000 | 63,000 | 63,000 | 57,600 | 35,400 | 1~2 | |
- ※1 252,600円+(総医療費-842,000円)×1%にて算出されます。
- ※2 167,400円+(総医療費-558,000円)×1%にて算出されます。
- ※3 80,100円+(総医療費-267,000円)×1%にて算出されます。
- ※4 限度額適用認定証の申請が必要です。必ずご用意下さい。
- ※5 当院では弁置換術に際して、自立支援(更生)医療を活用しております。
- ※6 65歳未満の方で、弁置換術を受けられた場合、障害年金申請を支援しております。
- ※7 記載されている概算額には食事代や雑費(自費分)は含まれません。食事代は1食460円(一般の方)です。召し上がられた食事の回数を乗じた金額を加算した金額となります。
- ※8 手術内容及び使用薬剤、治療内容による入院期間により、また時間外・休日における緊急手術の場合は、上記概算額とご請求額が大幅に異なることがございます。
詳しくは、病院担当事務までお問合せ下さい。
入院から退院までの流れ
-
1 手術当日
手術後は集中治療室(HCU)に入室して、専門スタッフにより厳密な管理が行われます。 この時点ではまだ、麻酔がかかっていて患者様は眠ったままです。 手術が終わりましたら担当の医師から、ご家族に手術中の経過をお話させていただきます。 順調な方は術後1 時間ほどで、麻酔から目が覚めだします。術後の出血や血圧、呼吸などが落ち着いていれば、 人工呼吸の器械を外します。その後は、お話をしたり、ベッドの上で体を動かすことが出来るようになります。 ベッドの上で座る練習から始めましょう。2 時間後からは水分が取れるようにもなります。ご家族の方には一度、 患者様のお顔を見ていただき、その後は自宅で休んでいただくこととなります。
-
2 翌日
食事や立位訓練が開始となります。点滴などの管が徐々に抜けていきます。
-
3 2 ~ 3 日目
点滴が終了となり、ベッドから降りて、トイレまで行く練習を始めます。 集中治療室 (HCU)から一般の病棟に移って、本格的なリハビリが開始となります。
-
4 7 ~ 9 日目
この頃からシャワーにも入れるようになります。 必要に応じて手術後の精密検査(超音波、CT、カテーテルなど)があります。
-
5 退院後の生活
退院後初めての外来受診では、 傷のチェックやお薬の調節、いくつかの必要な検査をさせていただきます。家 の中で身の回りのことをする程度にとどめましょう。
※入院中のご家族の付き添いについて
集中治療室(HCU)を出られた患者様は、一般病棟に移られ、リハビリを進めていきますが、ご自分の身の回りのことが出来るようになるまでの間、可能であればご家族の方には付添いをお願いしています。必ずしもずっと付き添っている必要があるわけではありませんが、ご高齢で痴呆が強い場合や、手術の影響で一時的に不穏になっている場合など、患者様の状況によってはこちらからお願いすることもあります。ご家族で付き添える方がいない場合は、看護師と相談の上、臨機応変に対応させていただきます。
※感染対策上の判断から面会等をお断りする場合もありますので 面会についてのページも合わせてご確認ください。
学術業績
青木 雅一:筆頭著書
- アルゴンビームコアギュレーターを用いた多発性肝腎嚢胞の1手術例
- 慢性透析患者の弁膜症手術 (わが国における代用弁の選択)
- 64列 MDCT を用いた大伏在静脈グラフトの術前評価
- 腹部大動脈ステントグラフト感染に対してリファンピシン浸漬人工血管で in-situ 再建を施行した1例
- Off-pump CABG に対するトラネキサム酸の局所投与
- Local administration of tranexamic acid in off-pump coronary artery bypass
- CABGにおける吻合形態の工夫 ―カフ状吻合とスカート状吻合
- 右腋窩小切開アプローチによる内視鏡補助下大動脈弁置換術
- Aspirin 継続の off-pump CABG における tranexamic acid 局所療法の止血効果
- New Method of Posterior Scallop Augmentation for Ischemic Mitral Regurgitation
- 開心術症例に対するステイプラーを使用した左心耳切除の手術成績と問題点
青木 雅一:共同著書
- 高齢者の弁置換術において有効弁口面積指数0.85超は必要か
- Platypnea–orthodeoxia syndrome combined with constrictive pericarditis after coronary artery bypass surgery
- Massive pulmonary embolism after off-pump coronary artery bypass surgery
- 心臓血管外科手術後の鎮静における dexmedetomidine hydrochloride の有用性
- 急性A型大動脈解離手術における経心尖部上行大動脈送血
- 虚血性心筋症に対する Dor 手術の遠隔成績と問題点
- 多岐冠状動脈バイパス術におけるグラフト選択およびデザインの検討
- Seamless reconstruction of mitral leaflet and chordae with one piece of pericardium
- 左房粘膜腫と大動脈弁乳頭状弾性線維腫を同時に認めた1例
- 外傷性胸部大動脈損傷に対する TEVAR 術後ステントグラフト感染を発症し人工血管置換術を施行した1例
- A patient with Marfan’s syndrome who developed an acute aortic dissection at 28 weeks of pregnancy treated with aortic root replacement
- A Patient with Werner’s Syndrome Who Underwent Aortic Valve Replacement through Minimally Invasive Cardiac Surgery
医師紹介

青木 雅一 (あおき まさかず)
心臓血管外科診療部長
趣味:登山、瞑想、ヨーガ
所属学会・専門医資格
・日本外科学会(専門医・指導医)
・日本心臓血管外科学会(専門医・修練指導医)
・日本血管外科学会血管内治療認定医
・低侵襲心臓手術(MICS)認定医
・脈管専門医
・下肢静脈瘤血管内治療指導医
・ステントグラフト指導医
・麻酔科標榜医
病院広報誌
PLUS 2020年第28号(秋号) 特集:進歩しています心臓・血管の手術
竹林 聡 (たけばやし さとし)
心臓血管外科診療副部長
所属学会・専門医資格
・日本外科学会外科専門医
・三学会構成心臓血管外科専門医
・三学会構成心臓血管外科修練指導医
・日本循環器学会循環器専門医
・心臓血管外科学会国際会員
・下肢静脈瘤血管内治療実施医
・腹部ステントグラフト実施医
・日本脈管学会脈管専門医、指導医
・医学博士(大分大学)

谷島 義章 (やじま よしあき)
趣味:スキー、釣り、ダイビング
所属学会・専門医資格
・日本外科学会(専門医)
・日本胸部外科学会(心臓血管外科専門医)
・日本心臓血管外科学会(心臓血管外科専門医・修練指導医)
・日本血管外科学会(心臓血管外科専門医)
・日本静脈学会
・外科専門医
・三学会構成心臓血管外科専門医
・腹部ステントグラフト実施医・指導医
・胸部ステントグラフト実施医
・浅大腿動脈ステントグラフト実施医
・下肢静脈瘤血管内治療実施医・指導医

窪 啓嗣 (くぼ ひろつぐ)
所属学会・専門医資格
・日本外科学会
・日本心臓血管外科学会